Con l’invecchiamento della popolazione tende ad aumentare, come ben noto, non solo la spesa pensionistica ma anche quella socio-sanitaria, sia nella componente a carico della collettività, evidenziata dai bilanci pubblici, sia in quella a carico diretto delle famiglie. Quest’ultima componente viene spesso sottovalutata, o addirittura esclusa dalle analisi su cui politici e governi si basano per formulare piani di spesa e programmi d’intervento, nonostante la stretta relazione tra le due sfere. Nel corso degli decenni si è, infatti, osservata una tendenza alla crescita della spesa privatain concomitanza con gli interventi di contenimento della spesa pubblica (1). Sorge quindi l’esigenza di creare una maggiore sensibilità nei confronti di queste importanti voci di spesa da parte di governi ed istituzioni.
Cosa dicono i dati
La Ragioneria Generale dello Stato (RGS), basandosi sulle previsioni Istat più recenti e seguendo le direttive europee fornite in sede EPC-WGA[1], monitora l’andamento della spesa sanitaria ed assistenziale, fornendo poi previsioni sino al 2060 (2). Lo scopo è principalmente quello di cercare di predire come il puro effetto demografico possa influenzare la spesa sanitaria sia nella sua componente di cronicità (o LTC – long-term care, che comprende tutti gli interventi a favore di persone non in grado di compiere con continuità gli atti quotidiani della vita senza aiuto esterno), che in quella per i casi cosiddetti acuti (ottenuta per differenza con la componente LTC). Secondo tali previsioni la spesa sanitaria passerebbe dai 7 punti percentuali di Pil del 2007 ai 9 nel 2050; mentre per la spesa assistenziale ci troveremo di fronte ad un raddoppio: dallo 0,8% del Pil nel 2007, all‘1,5% del 2050.
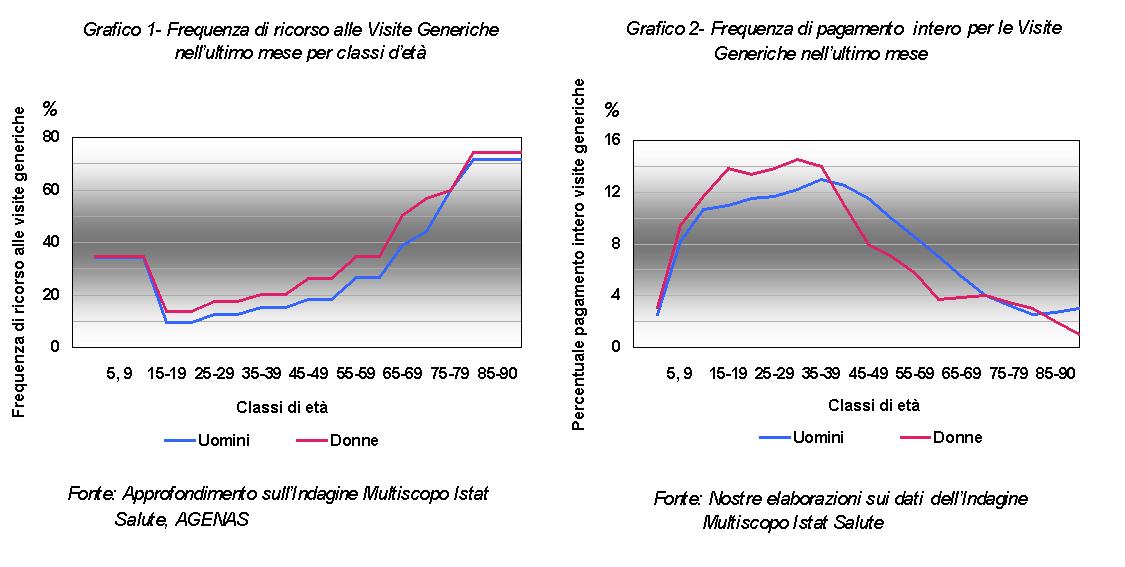
Partendo dalle stesse ipotesi di base (un quadro macroeconomico tendenzialmente stabile, caratterizzato da una crescita continua; la costanza dell’assetto istituzionale e normativo; la definizione dei profili di spesa per gruppi di genere-età; la struttura della popolazione risultante delle previsioni Istat) e dai pochi dati a disposizione forniti dall’Indagine Multiscopo Istat e da un lavoro di approfondimento AGE.NA.S (3), riguardante i consumi sanitario/assistenziali delle famiglie italiane (Grafici 1-2), abbiamo cercato di costruire per lo stesso lasso temporale anche uno scenario per l’andamento della spesa privata che le famiglie destinano a sanità e assistenza, disegnando profili di frequenza del consumo per gruppi di genere ed età. In questo modo siamo in grado di ricavare, moltiplicando per la numerosità della popolazione di riferimento, una stima del numero di prestazioni sanitario/assistenziali pagate di tasca propria dalle famiglie. Per quanto riguarda la componente acute della spesa sanitaria, in seguito alle nostre analisi, possiamo affermare che allo stato attuale delle cose il fenomeno dell’invecchiamento della popolazione non sembra destinato a incidere in maniera significativa sulle famiglie italiane. La privata rimarrà tendenzialmente stabile nell’arco dei prossimi quarant’anni, per un effetto di compensazione tra due fenomeni di segno opposto: da una parte, infatti, a ricorrere alle visite private sono principalmente i giovani di età compresa tra i 30 ed i 45 anni, e in particolare le donne, ma questa fascia della popolazione è destinata a diminuire nel corso dei prossimi decenni. Dall’altra parte, invece, sappiamo che gli anziani ricorrono preferibilmente al SSN, rivolgendosi al settore privato solo per gli interventi più urgenti o gravi, e quindi più costosi.
Il problema del long term care
Per quanto riguarda, invece, il long-term care il discorso si fa più complesso. Infatti l’Italia è fondamentalmente priva di prestazioni istituzionalizzate e le famiglie italiane sopperiscono a questa mancanza o tramite il lavoro gratuito fornito dai membri della famiglia (generalmente le donne di età compresa tra i 50 ed i 65 anni) o con il ricorso alle così dette badanti. I dati in questo campo sono piuttosto lacunosi e frammentari. Un altro problema non indifferente è la mancata definizione da parte del SSN dei Livelli Essenziali di Assistenza, che non ci consente di discriminare tra quelle che sono le ore di assistenza “necessarie”, da quelle che invece potremo considerare un “di più”. Abbiamo preferito quindi considerare il numero di ore di assistenza in toto, arrivando ad ottenere una stima più del bisogno delle persone anziane e non autosufficienti di assistenza, piuttosto che una voce di costo vera e propria.
Alcuni studi (4) forniscono una spesa (dato nel 2007) di circa 9 miliardi di euro (dell’ordine dell’1% del Pil) sborsata dalle famiglie per remunerare le badanti. Secondo la nostra simulazione, senza interventi legislativi in merito e in assenza di modificazioni della disponibilità delle famiglie di occuparsi personalmente dei propri anziani non autosufficienti, tale cifra potrebbe più che raddoppiare (fino al 2,2% del Pil).
Va, però, considerato che è esigenza comune a tutta la Comunità Europea quella di favorire una crescita dei tassi di occupazione femminile matura, fino al 50% entro il 2020, secondo gli obiettivi di Lisbona. Attualmente questi tassi sono attorno al 38% in Europa, e al 23% in Italia. Al di là della possibilità di raggiungere o meno tale livello è chiaro comunque come l’aumento della partecipazione femminile al mercato del lavoro stia nelle agende di tutti i governi europei. In futuro, quindi, la probabilità di ricevere assistenza informale potrebbe ridursi anche in maniera notevole, facendo in parallelo aumentare la componente di spesa socio-sanitaria a carico delle famiglie.

Siamo ben consci delle semplificazioni e dei limiti di queste simulazioni, ma il nostro scopo era di cercare di evidenziare come quote sempre più consistenti di reddito nazionale saranno destinate alla cura ed assistenza di un numero sempre maggiore di anziani, in maniera molto più significativa di quanto non emerga dalla sola analisi del Rapporto della RGS. I policy makers potrebbero trovare, da un’analisi congiunta dei costi pubblici e privati, soluzioni alternative a quelle attuali, che presuppongano una maggiore interazione con quelli che al giorno d’oggi sono i più importanti attori del sistema assistenziale italiano: le famiglie e gli operatori privati.
NOTE
(1) R. LEVAGGI, G. TURATI, Prolegomeni all’analisi del ruolo della spesa sanitaria privata e della sua relazione con la componente pubblica, gruppo di studio Astrid. http://www.astrid-online.it/Politiche-/Note-e-con/index.htm
(2) RAGIONERIA GENERALE DELLO STATO (2009), Rapporto di medio lungo periodo del sistema pensionistico e socio-sanitario.
(3) AGE.NA.S. (2008), Approfondimenti sull’indagine Multiscopo Istat salute 2005, 3° supplemento al numero 22 dei quaderni di Monitor. (4) NETWORK NON AUTOSUFFICIENZA (2009), L’Assistenza agli Anziani non Autosufficienti in Italia, Agenzia Nazionale per l’Invecchiamento, Maggioli Editore.
La spesa sanitaria ed assistenziale privata delle famiglie italiane
Sostieni Neodemos
Cara Lettrice e caro Lettore, fare buona e seria divulgazione è il mestiere che esercitiamo da 15 anni con impegno e entusiasmo e, ci dicono, con autorevolezza. Dacci una mano a fare il nostro lavoro e rafforza la nostra indipendenza con un contributo, anche piccolo. Ci aiuterà a sostenere i costi di Neodemos, e ci incoraggerà a far meglio.
Grazie!
